Planification globale des besoins et de l’offre
Mesurer et gérer pour mieux pratiquer en accès adapté
En accès adapté, l’horaire ressemble peu à celui de la première ligne « traditionnelle ». En effet, au lieu d’être rempli de rendez-vous longtemps à l’avance, l’agenda du·de la professionnel·le, conserve des plages de consultation libres à court terme afin de pouvoir répondre aux besoins des patient·es en temps opportun. En règle générale, on suggère de prendre les rendez-vous sur une période de deux à quatre semaines au maximum, sauf pour certaines exceptions, dont les suivis en obstétrique, les cas de CNESST ou des situations similaires, ou dans les cas où la responsabilisation du·de la patient·e pour la prise de rendez-vous est un enjeu.
Règle du pouce
La demande globale de votre patientèle pour l’année à venir peut être estimée en utilisant la règle du pouce.
Basée sur des données d’utilisation, la règle du pouce spécifie que la disponibilité requise pour deux cents patient·es inscrit·es est d’une demi-journée par semaine (3h) lorsqu’un·e professionnel·le fonctionne en accès adapté. Pour huit cents patient·es, la règle du pouce veut donc que vous pratiquiez quatre demi-journées en clinique par semaine. Vous devriez étaler ces quatre demi-journées afin d’offrir une accessibilité tout au long de la semaine et ne pas précipiter les patient·es vers un rendez-vous en urgence la fin de semaine. Ceci pourrait se faire par exemple en offrant des demi-journées le lundi matin et le mercredi après-midi et le jeudi toute la journée. La règle varie entre 150 et 250 patient·es en fonction du nombre de patient·es vulnérables et de leurs caractéristiques.
Planification de la demande et de l’offre pour l’année à venir
La pratique en accès adapté repose sur l’atteinte et le maintien de l’équilibre entre l’offre de services d’un·e professionnel·le et de la demande de sa patientèle. Afin de s’assurer d’atteindre cet équilibre, une estimation de la demande et une estimation de l’offre peuvent être réalisées grâce à des formules qui intègrent certains paramètres de la pratique d’un·e médecin/professionnel·le (par exemple, responsabilité de gestion, AMP hospitalière) et certaines caractéristiques de sa patientèle (par exemple, suivi à domicile, suivi de grossesse).
Estimation de la demande globale à l’aide d’une formule
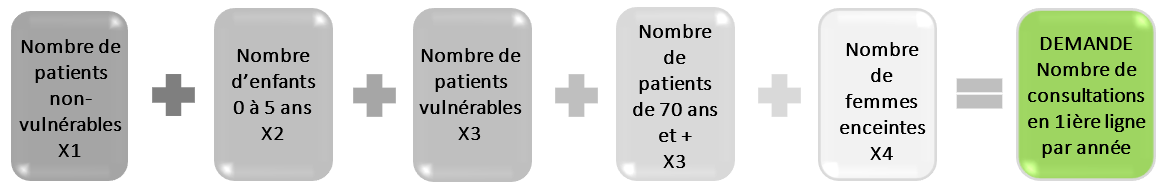
Pour obtenir une estimation de la demande globale de sa patientèle pour l’année à venir, le·la professionnel·le doit tenir compte de certaines caractéristiques de ses patient·es inscrit·es, ce qui inclut par exemple les femmes enceintes, les patient·es vulnérables et les personnes âgées, qui ont des besoins plus fréquents de consultation.
La formule intégrant la pondération est la suivante (ces caractéristiques se trouvent dans votre dossier médical électronique (DMÉ) :
Vous pouvez entrer les chiffres correspondant aux caractéristiques de votre patientèle directement dans la grille de calcul ci-dessous afin d’estimer la demande globale de la part de votre patientèle pour la prochaine année.
Estimation de l’offre globale de services à l’aide d’une formule
Pour obtenir une estimation de votre offre globale de services à la clinique pour l’année à venir, on doit tenir compte des éléments suivants :
Vous pouvez entrer les chiffres correspondant aux caractéristiques de votre pratique à la clinique directement dans la grille de calcul ci-dessous afin d’obtenir le nombre total de consultations offertes pour la prochaine année.
Estimation de l’équilibre entre votre offre et la demande de votre patientèle
L’estimation de l’équilibre se fait en utilisant la formule suivante :
Pour estimer l’écart entre votre offre et votre demande, veuillez copier les résultats obtenus pour les calculs réalisés dans la grille ci-dessous :
L’écart entre la demande et l’offre permet de réfléchir à des stratégies pour atteindre ou maintenir l’équilibre en « jouant » sur l’un et/ou l’autre des éléments suivants :
Écart positif : Si votre offre excède la demande…
Mais que vos patient·es ont tout de même des problèmes d’accès : il est possible que vous ayez besoin de travailler sur d’autres enjeux, notamment sur l’ajustement ponctuel de vos disponibilités, sur votre système de prise de rendez-vous ou sur la collaboration interprofessionnelle.
Et que vos patient·es n’ont pas de problèmes d’accès : vous pourriez probablement inscrire plus de patient·es ou offrir plus de disponibilités pour les patient·es orphelin·es.
Écart négatif : Si la demande de la part de votre patientèle excède votre offre de services, vous devriez revoir les stratégies liées à l’accès adapté qui permettent de diminuer la demande ou d’augmenter l’offre.
Par conséquent, vous devrez faire des choix, par exemple :
Améliorer votre pratique de collaboration avec les membres de la clinique, afin que le·la patient·e voit le·la professionnel·le approprié·e en lien à son besoin.
Délaisser certaines tâches médicales ou de gestion afin de pouvoir consacrer davantage de temps en clinique.
Faire plus de consultations par jour.
Vous devrez décider des ajustements à apporter afin d’avoir une pratique plus satisfaisante, agréable et efficace.
Prendre en compte les variations récurrentes
Offrir un horaire bien réparti sur la semaine Une fois que vous connaissez bien votre demande et que vous proposez une offre de services équilibrée, vous devez sélectionner des journées de clinique en lien avec votre demande et offrir des services en conséquence, idéalement tout au long de la semaine. Par exemple, si vous travaillez quatre demi-journées par semaine, vous devriez le plus possible les étaler sur plusieurs jours. L’important est d’éviter de les concentrer en un seul bloc. Ainsi, un·e patient·e qui appelle par exemple le lundi, pourra être vu·e le jour même, au courant de la semaine ou avant la fin de semaine. De plus, si son état nécessite une prise en charge rapide, l’attente ne sera que d’une ou deux journées avant d’obtenir les soins requis.
Diminuer la demande pendant les périodes de pics Autant que possible, éviter les rendez-vous pour des suivis périodiques pendant les périodes de pics en les reportant à la fin du printemps ou durant une période que vous savez moins achalandée. Pour y arriver vous pouvez, par exemple, modifier la période d’échéance des prescriptions afin que les suivis périodiques arrivent à terme durant une période plus tranquille de l’année.
Éviter la prise en charge de nouveaux·elles patient·es durant les périodes de pics de demandes (durée de consultation requise plus longue). Préférer les nouvelles prises en charge à la fin du printemps, en été ou lors de périodes que vous savez moins achalandées.